حمى عضة الجرذ {{معلومات عامة{الاختصاص أمراض معدية{من أنواع مرض حيواني المنشأ
الأسباب
الأسباب عضات الحيوانات
حالات مشابهة داء البريميات
حمى عضة الجرذ (بالإنجليزية: Rat-bite fever) هي مرض يصيب الإنسان (حمى حادة) تسببه البكتيريا المنقولة عن طريق القوارض والفئران أو الجرذان في معظم الحالات، تنتقل هذه البكتيريا من القوارض إلى الإنسان عن طريق البول والإفرازات المخاطية.
يسبب هذا المرض بكتيريا السلسلية طوقية الشكل من شعبة البكتيريا المغزلية.
يوجد هذا المرض على شكلين هما:
1.داء الحليزنات أو داء سودوكو
2. حمى هافرهيل أو حمى السلسلية
حمى كيو
[حمى Q]

صورة شعاعية للصدر: A: صورة سوية، B: ذات رئة ناجمة عن حمى Q. ICD10 = A78
معلومات عامة{{الاختصاص أمراض معدية
من أنواع مرض بكتيري معدي أولي ، ومرض حيواني المنشأ، ومرض
الأسباب
الأسباب كوكسيلة بورنيتية
طريقة انتقال العامل المسبب للمرض انتقال محمول جوا
، وانتقال بالاتصال
، وطريق فموي-شرجي
المظهر السريري
الأعراض حمى
، وصداع، وغثيان، ونفضان، وتقيؤ، وإسهال، وألم البطن، وألم الصدر
، وسعال، وفقدان الشهية، وطفح، وتضخم كبد، وتضخم الطحال، وانخفاض
ضغط الدم، وبطء القلب
الأدوية
دوكسيسايكلين، وأوفلوكساسين،
وأزيثرومايسين، وبيفلوكساسين، وهيدروكسي كلوروكوين
الحمى Q (بالإنجليزية: Q fever) مرض معدي ناجم عن الكوكسيلة البورنيتية، وهي بكتيريا تصيب الإنسان وحيوانات أخرى، من أبقار وغنم وماعز، وكذلك الكلاب والقطط. تحدث العدوى نتيجة استنشاق جسيمات غبار ملوثة بالبكتيريا المسببة، وكذلك بالتماس المباشر مع مفرزات الحيوانات المصابة من حليب وبول وبراز والمني والمفرزات المهبلية. تتراوح فترة الحضانة عادة بين 9 أيام و40 يوماً. تعتبر حمى Q من أكثر الأمراض عدوى، حيث تكفي بكتيريا واحدة لإحداث المرض عند البشر.
اكتشفها إدوارد ديريك حدث وباء حمى Q بين الماعز في هولندا في سنة 2009، وأشارت إليه وسائل الإعلام بالخطأ باسم إنفلونزا الماعز بسبب تشابه الأعراض.
أعراض المرض
الأعراض شبيهة بالإنفلونزا، مثل: ارتفاع عال في درجة الحرارة (الحرارة قد تستمر من يوم إلى 15 يوما ويمكن حدوث تراجع في الوزن).
صداع شديد.
إعياء عام.
ألم في العضلات.
التهاب وألم في الحلق وسعال ورعشة وعرق وغثيان وقيء وإسهال وألم في البطن والصدر.
المضاعفاتالتهاب الشغاف.
الوبائيات يتعرض العاملون في تربية الحيوان وعمال المسالخ والدباغات والأطباء البيطريون لخطر مرتفع للإصابة بهذا المرض. العامل الممرض موجود في كافة بلاد العالم عدا نيو زيلندا.
تتم العدوى عادةً باستنشاق غبار ملوث، كما يمكن أن ينتقل المرض عن طريق القراد بين الحيوانات. انتقال العدوى من إنسان إلى آخر نادرة للغاية.
العلاج
يعد الجيل الثالث من السيفالوسبورين الأهم في علاج هذا المرض
يصعب علاج الحمى Q خلال الحمل لأن الدوكسيسيكلين وسيبروفلوكساسين ممنوعان خلال هذه الفترة. العلاج المفضّل هو الكو-ترايموكسازول لمدة خمس أسابيع.
============
داء إيرليخ الموجه للخلايا الوحيدة البشري
داء إيرليخ الموجه للخلايا الوحيدة البشري
Human monocytotropic ehrlichiosis
إيرليخيَّة تشافيَّة
معلومات عامة{{الاختصاص أمراض معدية
من أنواع داء إيرليخ،.
الأسباب
طريقة انتقال العامل المسبب للمرض لبود خروعي
، وقرادة الغزال، ولبود الهادي
داء إيرليخ الموَجَّه للخلايا الوحيدة البشري (اختصارًا HME) هو شكلٌ من داء إيرليخ يرتبطُ مع الإيرليخيَّة التشافيَّة (الاسم العلمي: Ehrlichia chaffeensis).
هذه البكتيريا هي متطفلةٌ إجبارية داخل الخلية، تؤثر على الخلايا الوحيدة والخلايا البلعميَّة الكبيرة.
العلامات والأعراض تحدث عدة علاماتٍ وأعراضٍ لهذا الداء، وأكثرها شيوعًا الحمى والصداع والتوعك وآلام العضلات. مقارنةً بعدوى المحببات البشرية بالإيرليخية، فإنَّ الطفح الجلدي يكون أكثر شيوعًا. تكون الفحوصات المخبرية غير طبيعيةٍ في هذه الداء، وتتضمن قلة الصفيحات وقلة الكريات البيض ارتفاع في مستوى وظائف الكبد.قد تتراوح شدة المرض من طفيفة أو بدون أعراض إلى مهددة للحياة. قد تصل الإصابة إلى الجهاز العصبي المركزي. كما قد تحدث أعراضٌ تُشبه الصدمة الإنتانيَّة أو السميَّة الشديدة، خصوصًا في المرضى منقوصي المناعي.
الأسباب يحدث هذه الداء بسبب لدغات القراد.
التشخيص غالبًا ما يُغفل الأفراد التعرض للدغات القراد. يجب أن تكون نسبة الشك عند الفحص السريري أعلى في الأفراد الذين يعيشون في مناطق ترتفع فيها معدلات الإصابة والذين يقضون وقتًا أطول خارج المنزل. قد تكون الفحوصات المصليَّة للإيرليخيَّة سلبيةٍ في الطور الحاد من الإصابة، لذلك يُعد تفاعل البوليمراز المتسلسل الأداة المخبريَّة الأفضل لتشخيص الإصابة.
العلاج
عند الاشتباه بالإصابة بداء إيرليخ، فإنَّ العلاج يجب أن يبدأ فورًا دون انتظار التأكيد المخبري النهائي، وذلك لأنَّ العلاج الفوري بالدوكسيسايكلين أظهر نتائج تحسن إيجابية. دوكسيسايكلين is the treatment of choice.
== تؤدي الإصابة أثناء الفترة الأولى من الحمل إلى تعقيد العلاج. يُستخدم الريفامبيسين أثناء الحمل وفي الأفراد الذين لديهم حساسيةً للدوكسيسايكلين.
الوبائيات حسب علم الأوبئة، فإنَّ داء إيرليخ الموجه للخلايا الوحيدة البشري يحدث بالولايات المتحدة الأمريكية في ولايات جنوب وسط وجنوب شرق ووسط المحيط الأطلسي، وهي المناطق التي ينتشر فيها كلٌ من الأيل أبيض الذيل (الاسم العلمي: Odocoileus virginianus) وقرادة اليغموش الأمريكي (الاسم العلمي: Amblyomma americanum).يحدث داء إيرليخ الموجه للخلايا الوحيدة البشري في كاليفورنيا في قراد الهادي (الاسم العلمي: Ixodes pacificus) وقراد الكلاب الأمريكي (الاسم العلمي: Dermacentor variabilis). وثقت حوالي 600 حالة في مراكز السيطرة على الأمراض والوقاية منها في عام 2006. وفي الفترة 2001-2002، كان معدل الإصابة أعلى في ميسوري وتينيسي وأوكلاهوما، وكذلك في الأشخاص الذين تزيد أعمارهم عن 60 عامًا.
انظر أيضًاعدوى المحببات البشرية بالإيرليخية
خلية وحيدة
=============
داء الكيسات المذنبة
داء الكيسات المذنبة/Cysticercosis
صورة بالرنين المغناطيسي لشخص مصاب بداء الكيسات المذنبة العصبي تظهر العديد من الأكياس ضمن الدماغ
معلومات عامة
الاختصاص أمراض معدية
من أنواع داء الشريطيات، وأمراض العين
، وأمراض القلب، ومرض جلدي، واعتلال معوي، والأمراض المدارية المهملة، واعتلال عضلي، وأمراض الجهاز العصبي المركزي،
الأسباب
الأسباب عدوى الأدوية{{برازيكوانتيل، وألبيندازول
التاريخ{{وصفها المصدر الموسوعة السوفيتية الأرمينية

داء الكيسات المذنبة هو عدوى بالأنسجة تسببها يرقة (الكيسة المذنبة) من الدودة الشريطية التي توجد في لحم الخنزير (الدودة الشريطية الخنزيرية). قد تظهر على المصابين أعراض قليلة أو قد تكون معدومة على مدى سنوات، وتسبب ما يقرب من واحد إلى اثنين سنتيمتر من الخراجات أو الكيسات الصلبة غير المؤلمة في الجلد والعضلات، أو أعراض عصبية إذا تأثر الدماغ. بعد أشهر أو سنوات يمكن أن تصبح هذه الكيسات مؤلمة ومنتفخة ثم تختفي. في البلدان النامية يعتبر واحد من أكثر الأسباب شيوعاً لحدوث النوبة الصرعية.
السبب والتشخيصعادة ما تحصل الإصابة عن طريق تناول الأطعمة أو المياه التي تحتوي على بيض الدودة الشريطية. وتعتبر الخضراوات غير المطهية هي المصدر الرئيسي. وينتقل بيض الدودة الشريطية من براز الشخص المصاب بالديدان البالغة، وهي الحالة المعروفة باسم داء الشريطيات. ومرض الشريطيات هو مرض مختلف ويرجع إلى تناول الكيسات في لحم الخنزير غير المطهي جيداً. الأشخاص الذين يعيشون مع شخص مصاب بالدودة الشريطية لديهم خطر أكبر للإصابة بمرض الكيسات المذنبة. ويمكن إجراء التشخيص عن طريق السحب من الكيس. عمل صور على الدماغ باستخدام الأشعة المقطعية بالكمبيوتر (CT) أو التصوير بالرنين المعناطيسي (MRI) هي الأكثر فائدة لتشخيص المرض في الدماغ. الزيادة في عدد خلايا الدم البيضاء والمسماة الخلايا الحمضية، في السائل الشوكي الدماغي والدم تستخدم أيضاً كمؤشرات.
الوقاية والعلاج
يمكن الوقاية من العدوى بشكل فعال عن طريق النظافة الشخصية والصحة العامة. ويشمل هذا: طهي لحم الخنزير جيداً، واستخدام مرحاض مناسب وتحسين فرص الحصول على المياه النظيفة. علاج الذين يعانون من داء الشريطيات أمر مهم لمنع انتشار المرض. قد لا تكون هناك حاجة لعلاج المرض الذي لا يؤثر على الجهاز العصبي. علاج ذوي الإصابة بالكيسات الشريطية العصبية قد يكون باستخدام العلاجات البرازيكوانتيل أو البندازول. هذه العلاجات قد تكون مطلوبة لفترات طويلة. قد يكون هناك حاجة لاستخدام الستيرويد كمضاد للالتهاب خلال العلاج، كما قد تستخدم أيضاً الأدوية المضادة لنوبات الصرع. وفي بعض الحالات، يتم إجراء جراحة أحياناً لإزالة الكيسات.
علم الأوبئةتعتبر دودة لحم الخنزير الشريطية شائعة بشكل خاص في آسيا وأفريقيا جنوب الصحراء الكبرى، وأمريكا اللاتينية. في بعض المناطق يعتقد أن الإصابة قد تصل إلى 25٪ من السكان. وهي غير شائعة للغاية في العالم المتقدم. وقد كانت سبباً لوفاة حوالي 1200 شخص في جميع أنحاء العالم اعتباراً من عام 2010، ارتفاعاً من 700 في عام 1990. يصيب مرض الكيسات المذنبة أيضاً الخنازير والأبقار ولكن نادراً ما تسبب أعراض لأن معظمهم لا يعيش طويلاً بما فيه الكفاية. وقد وجد هذا المرض في البشر على مر التاريخ. وهو واحد من الأمراض المدارية المهملة.
=========
داء النوسجات
داء النوسجات/.Histoplasmosis
صورة مجهرية تظهر النوسجة المغمدة بصبغة ميثنامين الفضة وهي تتسبب بتغييرات نسيجية مرضية في داء النوسجات
معلومات عامة
الاختصاص أمراض معدية
من أنواع عدوى فطرية جهازية أساسية
، واضطراب جيني، ومرض
الأسباب
الأسباب عدوى
أدوية{{{إيتراكونازول، وناتاميسين، وكيتوكونازول، وأمفوتيريسين ب، وفلوكونازول
= =
داء النوسجات (بالإنجليزية: Histoplasmosis) (ويعرف أيضاَ ب «داء الكهف» ، «داء دارلنج»، «داء وادي اهايو»، «شباك بطاني» ، «داء مستكشف الكهوف»، «داء سبيلانكير») هو مرض يسببه فطر النوسجة المغمدة. أعراض المرض تختلف بشكل كبير، لكن المرض يصيب الرئتين بشكل أساسي.
أحياناَ وقد يصيب أعضاء أخرى أحيانا، في هذه الحالة يسمى بداء النوسجات المنتثر، وهو مرض قاتل إذا لم يعالج. تسميات أخرى
من التسميات الأخرى لداء النوسجات: الشباك البطاني (بالإنجليزية: Reticuloendotheliosis)داء الكهف (بالإنجليزية: cave disease)داء دارلنغ (بالإنجليزية: Darling's disease)داء وادي أوهايو (بالإنجليزية: Ohio valley disease)داء مستكشف الكهوف (بالإنجليزية: caver's disease)
داء استكشاف الكهوف (بالإنجليزية: spelunker’s lung)
يشيع داء النوسجات عند مرضى متلازمة العوز المناعي المكتسب بسبب انخفاض مناعتهم.
أما الأشخاص ذوي المناعة والمصابون سابقا فإنهم يحصلون على مناعة جزئية تجاه المرض في حال إصابتهم مرة ثانية.
يتم العثور على النوسجة المغمدة في التربة، وغالبا ما ترتبط مع وجود فضلات متحللة للخفافيش أو ذرق الطيور. ويؤدي تمزيق التربة عن طريق الحفر أو البناء إلى اطلاق العناصر المعدية التي يتم استنشاقها ومن ثما تستقر في الرئة.
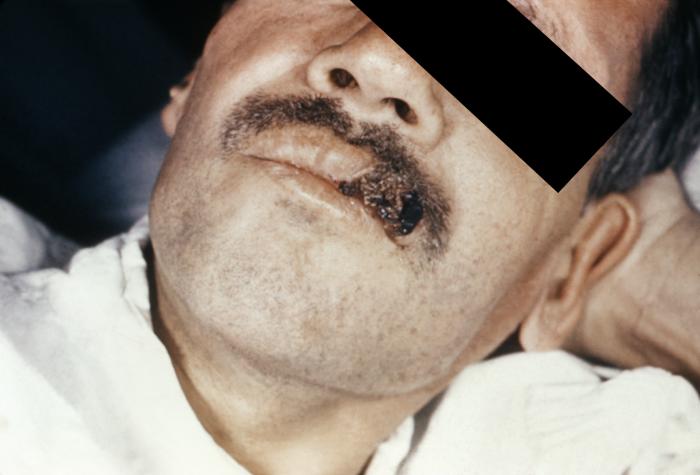
الاعراض والعلامات الآفة الجلدية على الشفة العليا بسبب الإصابة بالنوسجة المغمدة.
في حالة حدوث الإصابة بداء النوسجات، سوف تبدأ الأعراض بالظهور في غضون 3-17 أيام بعد التعرض للمسببات ويبلغ متوسط 12-14 يوما. معظم الأفراد المتضررين يكونون ذوي مظاهر صامتة دون ان تظهر أي آثار سيئة واضحة. وتتميز المرحلة الحادة من داء النوسجات بأعراض غير محددة تصيب الجهاز التنفسي، وغالبا ما يكون مثل السعال أو الإنفلونزا. واظهرت نتائج تصوير الصدر بالاشعة السينية ان 40-70٪من الحالات كانت طبيعية، لكن في الحالات المزمنة كانت تظهر كالسل؛. يؤثر داء النوسجات على أكثر من جهاز معاَ من ما يجعله مميتاَ ان لم يتم معالجته.في حين داء النوسجات هو السبب الأكثر شيوعا من الالتهاب المنصف، يظل هذا المرض نادر نسبيا. يمكن أن يسبب التهابات شديدة كتضخم الكبد والطحال، تضخم العقد اللمفية، وتوسيع الغدة الكظرية.متلازمة داء النوسجات العيني (POHS) تسبب التهاب المشيمة والشبكية، حيث تضرر المشيمية والشبكية للعيون مما يؤدي إلى فقدان الرؤية ولا تختلف عن الضمور البقعي. على الرغم من اسمها، فإن العلاقة إلى النوسجة مثيرة للجدل. بعيدا عن متلازمة داء النوسجات العيني فانه نادرا ما تحدث داء النوسجات العيني الحاد في نقص المناعة.
الآليةفطر النوسجة المغمدة ينمو في التربة والمواد الملوثة مع روث (ذرق) الطيور أو الخفافيش. ويتم العثور على الفطريات في قمامة منزل الدواجن والكهوف والمناطق التي تأوي الخفافيش، ومجاثم الطيور (ولا سيما زرازير). وينمو الفطر ثنائي الشكل حرارياَ في بيئة ذات خيوط فطرية متشابكة وعند درجة حرارة الجسم (37درجة مئوية في البشر). بشكل عام النسوجات ليست معدية، ولكن التعاقد عن طريق استنشاق الجراثيم من أو ذرق الطيور يسبب اضطرابات.
ويمثل اللقاح أساسا من أغابيرو يتم استنشاقها حتى تصل إلى الحويصلات الهوائية.
في الحويصلات الهوائية تقوم الخلايا البلعمية بابتلاع هذه الأغابير. تبقى على قيد الحياة داخل يبلوع. كما الفطر ثنائي الشكل حراريا، يتم تحويل هذه الاغابير إلى الخميرة. أنها تنمو وتتكاثر داخل يبلوع، البلعميات تسافر في الدورة اللمفاوية وتنشر المرض إلى أجهزة مختلفة.
ضمن اليبلوع فالفطر لديه حاجة مطلقة لإلثيامين.
والمناعة الخلوية للنوسجات تتطور في غضون أسبوعين. إذا كان المريض لديه مناعة خلوية قوية، فإن الخلايا بلعمية، والخلايا الظهارية والخلايا اللمفية تحيط بالكائنات الحية، وكلس في نهاية المطاف. في الأفراد الفاقدين للمناعة، وتقوم هذه الكائنات بنشرها إلى أجهزة مختلفة مثل العظام والطحال والكبد والغدد الكظرية والأغشية المخاطية الجلدية، مما أدى إلى انتشارها بالتدريج، مرض الرئة المزمن يمكن أن يظهر في بعض الحالات.


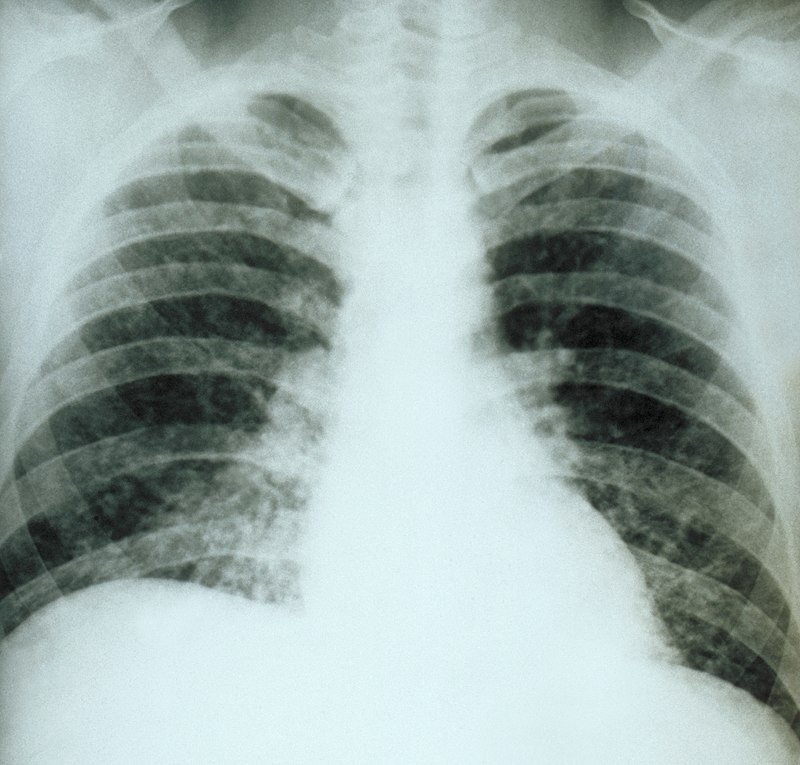
التشخيص تصوير الصدر بالأشعة السينية لمريض مصاب بداء النوسجات الرئوي الحاد.
سريريا، هناك مجموعة واسعة من مظاهر المرض، مما يجعل التشخيص صعبا إلى حد ما. وتشمل الأشكال الأكثر حدة: (1)النموذج الرئوي المزمن، واليذ يحدث في وجود المرض الرئوي الكامن في كثير من الأحيان. و (2)نموذج الانتشار، الذي يتميز بالانتشار التدريجي للعدوى إلى مواقع خارج الرئة. وأن الشكوى التي تظهر طريق الفم هي الشكوى الرئيسية في نموذج الانتشار، مما يؤدي المريض لتلقي العلاج، في حين أن الأعراض الرئوية في نموذج الانتشارقد تكون خفيفة أو حتى يساء تفسيرها باسم انفلونزا. النسوجات يمكن تشخيصها عن طريق العينات التي تحتوي على فطر مأخوذ من البلغم (عن طريق غسل القصبات)، والدم، أو الأجهزة المصابة. كما يمكن تشخيصها عن طريق الكشف عن المضادات في عينات الدم والبول عن طريق مقياس الممتز المناعي المتربط بالانزيم أو تفاعل سلسلة البوليميرات. المضادات يمكنها التفاعل مع المضادات من النوسجات الأفريقي (الناجمة عن النوسجة الدوبوازية)، فطار برعمي، الكرواني، الفطار نظير الكرواني، والمكنسية العدوى. ويمكن تشخيصها أيضا عن طريق اختبار الأجسام المضادة ضد النوسجة في الدم. وتشير اختبارات الجلد للنوسجة ما إذا كان قد تعرض الشخص، ولكن لا تشير إلى ما إذا كان لديهم هذا المرض. وتشخيص النوسجات الرسمي يكون فقط عن طريق زراعة الفطر مباشرة. المظاهر الجلدية للمرض تكون متنوعة وغالبا ما تكون موجودة كما طفح جلدي لا يوصف مع الشكاوى النظامية. من الأفضل إنشاء تشخيص الأجسام المضادة عن طريق البول، حيث أن بيئة زراعة الدم قد تستغرق فترة تصل إلى 6 أسابيع للنمو التشخيص واختبار المصل المضاد غالبا ما يعود مع سلبية كاذبة قبل 4 أسابيع من نشر عدوى.
أنواعه ويمكن تقسيم داء النوسجات إلى الأنواع التالية:داء النوسجات الرئوي الأولي
داء النوسجات المنتثر المترق
داء النوسجات الجلدي الأولي
داء النوسجات الأفريقي
داء النوسجات الأمريكي
داء النوسجات المغمدة
داء النوسجات العيني

الحماية
أنه ليس من العملي لاختبار أو تطهير معظم المواقع التي قد تكون ملوثة بالفطر، ولكن قائمة المصادر التالية للبيئات حيث النوسجات شائعة، والاحتياطات اللازمة للحد من مخاطر تعرض الشخص، في ثلاثة أجزاء من العالم حيث المرض هو السائد. أن الاحتياطات مشتركة لجميع المواقع الجغرافية يكون لتجنب تراكم فضلات الطيور أو الخفافيش.
يقدم المعهد الوطني الأمريكي للسلامة والصحة المهنية (NIOSH) معلومات عن ممارسات العمل ومعدات الحماية الشخصية التي قد تقلل من خطر الإصابة بالمرض.
هذه الوثيقة باللغتين الإنجليزية والإسبانية.
وقد نشر الكتاب في جامعة نيجيريا مستعرضا يتضمن معلومات عن الأماكن التي تم العثور على النوسجات في أفريقيا (في أشواط الدجاج والخفافيش والكهوف الخفافيش تغزو، والتربة) وقائمة مرجعية شاملة بما في ذلك اللغة الإنجليزية، الفرنسية، والمراجع باللغة الإسبانية.
العلاج في الغالبية العظمى من الأفراد الذين بتمتعون بالمناعة القوية، لا تحتاج النوسجات أي علاج. تستخدم الأدوية المضادة للفطريات لعلاج الحالات الشديدة من النوسجات الحاد وجميع حالات الأمراض المزمنة. العلاج النموذجي لمرض شديد ينطوي أولا بالأمفوتريسين B، تليها يتراكونازول عن طريق الفم.تحضير جسيم دهني من الأمفوتريسين B هو أكثر فعالية من تحضير مستنبت نازعة الديوكسي كولات. ويفضل إعداد الجسيم الدهني في المرضى الذين قد يتعرضون لخطر الكلوي، على الرغم من أن كافة الاستعدادات من الأمفوتريسين B لديهم خطر تسمم الكلية. يتم مراقبة الأفراد عند اعطاء الأمفوتريسين B عند وظيفة الكلى.والعلاج مع الايتراكونازول يحتاج أن يستمر لمدة سنة على الأقل في الحالات الشديدة،
بينما في النوسجات الرئوية الحادة، العلاج 6-12 أسابيع كافية. بدائل يتراكونازول هي بوساكونازول، فوريكونازول، والفلوكونازول. يتم مراقبة الأفراد الذين يأخذون يتراكونازول عند وظيفة الكبد.

المضاعفات كلب راعي استرالي قبل أن يموت من مضاعفات المنسجات.
في غياب العلاج المناسب وخاصة في الأفراد الفاقدين للمناعة، يمكن أن تنشأ مضاعفات. وتشمل هذه ذات الرئة المتكررة، فشل الجهاز التنفسي، مليف المنصف، متلازمة الوريد الأجوف العلوي، انسداد الأوعية في الرئة، والتليف التدريجي من الغدد الليمفاوية. مليف المنصف هو من المضاعفات الخطيرة ويمكن أن تكون قاتلة. المدخنون يعانون من أمراض الرئة الهيكلية فلديهم احتمال أكبر لتطوير النوسجات الجوفي المزمن.
بعد شفاء الآفات، يمكن الغدد الليمفاوية المتكلسة ان تآكل جدران الشعب الهوائية مما يسبب نفث الدم.
الانتشار تم العثور على المنسجات المغمدة في جميع أنحاء العالم. هو مستوطن في بعض المناطق من الولايات المتحدة، وخاصة في الدول المطلة على وادي نهر أوهايو ومنخفض نهر المسيسيبي. وترتبط نسبة الرطوبة والحموضة أنماط التربة مع الانتشار. الطيور وروث الخفافيش في التربة تعزز من نمو النوسجة. الاتصال مع هذه التربة تنتج الأغابير، والتي يمكن أن تصيب البشر. وشائعة أيضا في الكهوف في جنوب وشرق أفريقيا. تحدث اختبارات الجلد الهيستوبلاسمين إيجابية النتيجة في ما يصل إلى 90٪ من الناس الذين يعيشون في المناطق التي يكون فيها الفطر شائع، مثل الولايات المتحدة الشرقية والوسطى.في كندا، وادي نهر سانت لورانس هو موقع من الإصابات الأكثر شيوعا، مع 20-30 في المئة من السكان تظهر ثبوت تعاطيه.في الهند ونهر الجانج ولاية البنغال الغربية هو موقع معظم الالتهابات المتكررة، مع 9.4 في المئة من السكان تظهر ثبوت تعاطيه. النوسجة المغمدة تم عزلها من التربة المحلية لتثبت توطن المنسجات في ولاية البنغال الغربية.
التاريخ تم اكتشاف النوسجة في عام 1905 من قبل دارلينج، ولكن تم اكتشافه كعدوى منتشرة على نطاق واسع في 1930. قبل ذلك، العديد من حالات داء النوسجات نسبت خطأ إلى مرض السل، كما تم إدخال المرضى إلى المصحات السل عن طريق الخطأ. بعض المرضى تعاقدوا السل في هذه المصحات.
المجتمع والثقافة
شملت جوني كاش إشارة إلى المرض، حتى مشيرا بشكل صحيح مصدره في فضلات الطيور، في أغنية «الفول لتناول الإفطار».أدخل بوب ديلان إلى المستشفى بسبب داء النوسجات في عام 1997، مما تسبب في إلغاء الحفلات في المملكة المتحدة وسويسرا.في الحلقة 21 من الموسم 3 من المسلسل التلفزيوني البيت MD، تم تشخيص المريض مع داء النوسجات.
في الحلقة 1 من الموسم 2 من المسلسل التلفزيوني بيلي المبيد، ذكر داء النوسجات كما أن العدوى المحتملة من الخفافيش في العلية وفضلاتها.
المصادر
=========
ليست هناك تعليقات:
إرسال تعليق